慢性腎臓病
慢性腎臓病(CKD)とは、何らかの腎障害が3ヶ月以上持続する場合と定義されています。 症状が出現することはほとんどなく、蛋白尿や腎機能異常(eGFRの測定)により診断されます。
CKDは、心筋梗塞などの心血管病(CVD)合併の頻度が高く、また無症状のうちに腎機能が低下し、透析や腎移植を必要とすることも少なくないので注意が必要です。
どのように診断されるのですか?
下記の1、2のいずれか、又は、両方が3カ月間以上持続する場合に腎障害と判断されます。
1.腎障害の存在が明らか
- 蛋白尿の存在、または
- 蛋白尿以外の異常 病理、画像診断、検査(検尿/血液) 等、で腎障害の存在 が明らか
2.糸球体濾過量(glomerular filtration rate: GFR)が60 mL/min/1.73 m2 未満
病気の重症度(ステージ) の判断基準は?
慢性腎臓病(CKD)に当てはまる患者さんは非常に多いため、原因と尿蛋白の量(原因が糖尿病の場合はアルブミン尿の量)と腎機能に合わせて、1~5までのステージに分類されます。
慢性腎臓病ステージ分類
| 原疾患 | 蛋白尿区分 | A1 | A2 | A3 | |
| 糖尿病 | 尿アルブミン定量(mg/日) | 正常 | 微量アルブミン尿 | 顕性アルブミン尿 | |
| 尿アルブミン/Cr比(mg/gCr) | 30未満 | 30~299 | 300以上 | ||
| 高血圧・腎炎・ 多発性嚢胞腎・ 移植腎・その他 |
尿蛋白定量(g/日) | 正常 | 軽度蛋白尿 | 高度蛋白尿 | |
| 尿蛋白/Cr比(g/gCr) | 0.15未満 | 0.15~0.49 | 0.50以上 | ||
|
GFR 区分 |
G1 | >90: 正常または高値 |
|||
| G2 | 60~89: 正常または軽度低下 |
||||
| G3a | 45~59: 軽度~中等度低下 |
||||
| G3b | 30~44: 中等度~高度低下 |
||||
| G4 | 15~29: 高度低下 |
||||
| G5 | 15未満: 末期腎不全 |
||||
重症度は尿蛋白(糖尿病が原因の場合はアルブミン尿)と腎機能に合わせて色分けされます。死亡、末期腎不全、心血管死亡の発症のリスクは緑⇒黄色⇒オレンジ⇒赤の順番に上がっています。
慢性腎臓病(CKD) はなぜ大切なのですか?
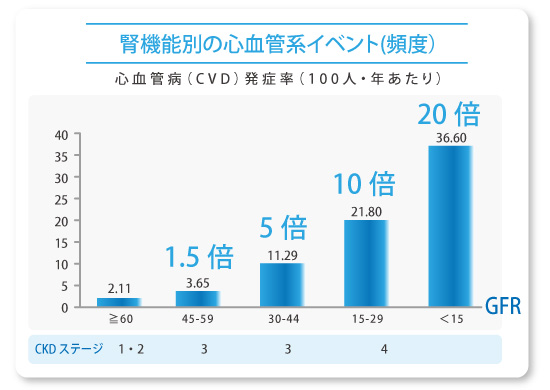
慢性腎臓病(CKD)は、腎機能の低下に伴い、心血管病(CVD)を合併する頻度が高くなるというのが特徴です。
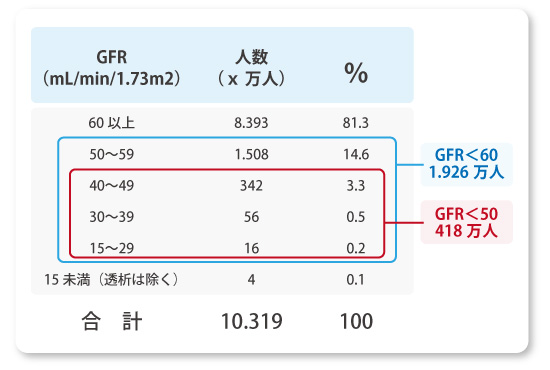
また、透析予備軍としての患者さんの数が膨大であることがわかり、注目されています。
予後は ?
腎機能が完全に回復することはなく、徐々に腎機能が低下していくのが普通です。ただし、慢性腎臓病になった原因にもよりますが、低下してしまった腎機能を維持できる可能性はあります。その予後を規定する因子として、下記が挙げられます。
(1)蛋白尿
糸球体障害を反映する指標であり、少なくとも1g/日(g/gCr)未満、可能であれば、陰性化を目標にします。
(2)腎機能低下
腎機能が低下すればするほど、腎機能悪化速度は速くなるといわれています。
(3)加齢
加齢とともに腎機能低下速度が速くなるといわれています。
(4)高血圧
血圧管理が不十分であれば、腎機能低下速度は速くなります。
治療は ?
腎機能がほぼ正常なCKDステージ1~3では、可能な限り、原疾患の治療を十分に行うべきです。さらに、規則正しい生活、減塩・蛋白制限を含めた食事管理、血圧管理、などが大切です。
(1)生活
メタボリック症候群などの生活習慣病を起こさないように、適度な運動を行うことが奨められます。 慢性腎臓病では、禁煙、節酒が原則で、睡眠障害の改善も大切です。水分については、著明な浮腫を認める場合や透析を必要とするような場合を除いて、脱水にならないように十分に摂取するよう心がけます。
漢方薬や鎮痛薬の常用は、薬剤性腎障害の可能性があるため、その使用には注意が必要です。また健康食品やサプリメントに関しても積極的には奨められません。
(2)食事
塩分の過剰摂取は、高血圧をきたしやすく、また高血圧は腎機能障害を助長するため、慢性腎臓病において塩分制限は基本となります。特に浮腫や高血圧を伴う場合は、1日6g未満を目標にします。
蛋白制限に関しては、腎機能の程度によって異なってきます。腎機能が低下してくると、働かなくなる糸球体濾過装置が多くなり、残っている糸球体に過度の負担がかかってきます。食事蛋白を控え、その老廃物を少なくして、その負担を軽減するようにします。ただし、カロリー不足や厳しすぎる蛋白制限は、痩せや低栄養といった障害も出てきてしまうので、個人に合わせた食事管理を行います。食事療法
(3)血圧
130/80以下、尿蛋白1g/日以上では、125/75以下を目標に、生活習慣の改善、塩分制限とともに降圧薬を使用します。降圧薬の種類はたくさんありますが、CKDの場合は、血圧を十分に下げることと糸球体に負担をかけないようにするため、アンジオテンシン受容体拮抗薬(ARB)やカルシウム拮抗薬(CCB)がよく使用されます。
(4)肥満
減量が基本です。標準体重[(身長m)x(身長m)x 22]を基準にしますが、人により体型の違いがあるため、若い頃(25歳くらい)の体重や体脂肪率も参考にすることもあります。コレステロールや中性脂肪の正常化も一つの目標になります。

