出展が決定しました

国立研究開発法人科学技術振興機構(JST)が主催する展示会「大学見本市2025~イノベーション・ジャパン」において、先端生命医科学研究所 講師 秋山義勝先生の研究シーズの出展が決定いたしました。
本展示会は、全国の大学・研究機関が有する最先端の技術シーズを一堂に集め、産学連携・共同研究の促進を目的として開催されるものです。
ご関心をお持ちの皆さまにおかれましては、ぜひ会場にお越しいただき、本学の研究内容に直接触れていただければ幸いです。
■ 開催概要
展示会名:大学見本市2025~イノベーション・ジャパン
開催日:2025年8月21日(木)、22日(金)
会場:東京ビッグサイト(東京都江東区有明)
【展示内容】
出展分野:健康・医療
出展タイトル:温度刺激によって自己修復能を示す透明なヒドロゲル
代表研究者:秋山義勝(先端生命医科学研究所 講師)
代表研究者:秋山義勝(先端生命医科学研究所 講師)
ブース番号:H-11
実験動物研究所
造血幹前駆細胞を複製ストレスや発がんストレスから保護し造血機能を維持する
新規メカニズムの発見
―細胞移植、再生医療および白血病治療への応用に期待―
| Point ○ 造血幹細胞は自己複製を行うと共に造血前駆細胞への分化を介して赤血球、白血球、血小板など様々な細胞を産生し、生涯にわたり造血系を維持します。造血幹前駆細胞(hematopoietic stem-progenitor cells、以下HSPCs)は細胞複製、細胞がん化など様々なストレスにより細胞老化(cell senescence)が誘導されますが、その際にどの様な機構により造血機能を維持しているかについては明らかではありませんでした。 ○ 近年、塩基配列の変化を伴わずに遺伝子発現を制御するエピジェネティクスという機構が注目され、細胞の増殖や分化のみならず、細胞の老化やがん化にも関与していることが明らかになっています。今回研究グループはヒストンH3の27番目のメチル基(H3K27me)に対する脱メチル化酵素であるJMJD3に注目し、JMJD3を後天的に欠失するマウスを作製し、HSPCsを中心に造血系の解析を行いました。 ○ JMJD3は骨髄移植による複製ストレスおよび白血病遺伝子を用いた発がんストレスにおいて、その脱メチル化酵素活性を介して細胞周期を負に制御するp16INK4aおよびp19ARFの発現を上昇させることでHSPCsを細胞老化に誘導し、過度の細胞周期導入により枯渇することを防ぐ働きをしていることが判明しました。さらに、がん細胞で提唱された「化学療法後にがん細胞は細胞老化の状態に誘導されるが、細胞周期に再導入される際に遺伝子発現が再プログラムされ造腫瘍性が高まる」という「細胞老化に伴うリプログラミング」という過程が正常細胞でも行われており、ストレス下でHSPCsがリプログラミングを介して再活性化されている可能性が示されました。 ○ JMJD3が白血病幹細胞でも重要な役割を果たしていると予想されることから、JMJD3の阻害薬であるGSK-J4を白血病マウスに投与した結果有意に生存期間が延長し、GSK-J4は白血病治療に有効である可能性が示されました。 ○ これらの知見は造血幹前駆細胞を用いた細胞移植や再生医療、および白血病治療に役立つと期待されます。 |
Ⅰ 研究の背景と経緯
.png)
造血幹細胞は自己複製を行うと共に、造血前駆細胞への分化を介して赤血球、白血球、血小板など様々な機能を有する細胞を産生し、成体での造血を維持します(図1)。造血幹細胞は通常静止期にあり、外部からの刺激により増殖サイクルに入りますが、増殖・非増殖のバランスは幹細胞の枯渇を避けその造血幹細胞プールを維持するのに重要です。
ヒト線維芽細胞が細胞分裂を経た後に増殖を停止しますが、その細胞は死滅せず代謝活性を維持し生存します。これを細胞老化(cell senescence)といい、様々な内的・外的ストレスに応答する一種の細胞周期停止反応と考えられており、Cdkn2a遺伝子座がコードし細胞周期を負に制御するサイクリン依存性キナーゼ阻害因子(cyclin-dependent kinase inhibitor, CDKI)(【用語説明1】)に属するp16INK4aおよびp19ARFの発現上昇を伴うことが知られています。幹細胞機能の低下を誘導しますが、遺伝子発現の再プログラミングを介して幹細胞機能を制御している可能性もあり、その全貌は明らかではありません。
近年、塩基配列の変化を伴わず、ヒストン修飾やDNAメチル化の変化を介して遺伝子発現を制御するエピジェネティクスという機構が注目されており、細胞の増殖や分化のみならず、細胞老化や細胞がん化にも関与していることが明らかになっています。ヒストン修飾では、転写を負に制御するヒストンマークとしてヒストンH3の27番目のリジン残基のトリメチル化(H3K27me3)が知られており、ヒストンH3K27にメチル基を付加する蛋白群としてポリコーム抑制複合体2(polycomb repressive complex 2,PCR2)が、ヒストンH3K27からメチル基を除去する脱メチル化酵素としてUTX(Ubiquitously transcribed tetratricopeptide repeat, X chromosome, 別名KDM6A)とJMJD3(Jumonji domain-containing protein 3,別名KDM6B)が知られています。以前研究グループが、後天的にヒストンH3K27脱メチル化酵素UTXを欠失するマウスを作製し造血系の解析を行ったところ、UTXは造血幹細胞の恒常性を維持し、その欠損は造血幹細胞を老化状態に導くことにより造血幹細胞機能を低下させ、造血器腫瘍発症に寄与することを見出しました(Sera Y. et al. Blood 2021)。本研究ではもう1つのヒストンH3K27脱メチル化酵素であるJMJD3に注目し、後天的にJMJD3を欠失するマウスを作製し、HSPCsを中心に造血系の解析を行いました。Ⅱ 研究の内容
まず、JMJD3を発現するマウス(Jmjd3+/+)と後天的にJMJD3を欠失したマウス(Jmjd3Δ/Δ)を用いて、定常状態における各分化段階におけるHSPCsの数を比較しました。しかし特に差は認められず、JMJD3は通常の造血においては重要な役割を果たしていないことが判明しました。そこでストレス造血下でのJMJD3の役割を解析することを目的に、i) 骨髄移植による複製ストレスと、ii) 白血病遺伝子を用いた発がんストレスの2種類のストレス負荷による実験を行いました。
.png)
骨髄移植を用いた複製ストレスについては、Jmjd3+/+とJmjd3Δ/ΔのHSPCsを採取し、放射線照射を行った同系マウスに移植する連続骨髄移植実験を行い、ドナー由来の細胞の末梢血キメラ率(【用語説明2】)を計測したところ、1回目の骨髄移植では差を認めませんでしたが、2回目の骨髄移植でJmjd3+/+ HSPCs移植マウスに比べてJmjd3Δ/Δ HSPCs移植マウスでは有意なキメラ率の低下を認めました。骨髄の造血細胞解析では、Jmjd3Δ/Δ HSPCs移植マウスで全ての分化段階における造血細胞の数が減っていたことから、JMJD3欠失によりHSPCsの活性が低下していることが明らかになりました(図2左)。
次に、白血病遺伝子を用いた発がんストレスについては、急性骨髄球性白血病を発症する転座遺伝子であるMLL-AF9(以下MA9)をJmjd3+/+とJmjd3Δ/ΔのHSPCsに感染させ、同系マウスに移植し白血病発症までの期間を検証しました。移植細胞数を4000個と500個という2種類の条件で行ったところ、いずれの場合にもMA9感染Jmjd3+/+ HSPCs(Jmjd3+/+ HSPCs+MA9)移植マウスに比べてMA9感染Jmjd3Δ/Δ HSPCs(Jmjd3Δ/Δ HSPCs+MA9)移植マウスは白血病の発症期間が有意に延長し、JMJD3欠失により白血病細胞活性が低下していることが明らかになりました(図2右)。
造血細胞はストレス下で細胞老化の表現型を示すことが知られています。そこで我々は、HSPCsにおいて細胞老化関連因子として有名なp16INK4aおよびp19ARFの発現がJMJD3欠損により変化するかについて検討を行いました。i) 定常状態、ii) 複製ストレス、iii) 発がんストレスの3つの状態におけるJmjd3+/+とJmjd3Δ/ΔのHSPCsを用いて、p16INK4aおよびp19ARFを含め、CDKIに属するp15Ink4b、p18Ink4c、p19Ink4d(p19ARFとは異なる)、p21、p27、p57遺伝子群の発現解析を行いました。
次に、白血病遺伝子を用いた発がんストレスについては、急性骨髄球性白血病を発症する転座遺伝子であるMLL-AF9(以下MA9)をJmjd3+/+とJmjd3Δ/ΔのHSPCsに感染させ、同系マウスに移植し白血病発症までの期間を検証しました。移植細胞数を4000個と500個という2種類の条件で行ったところ、いずれの場合にもMA9感染Jmjd3+/+ HSPCs(Jmjd3+/+ HSPCs+MA9)移植マウスに比べてMA9感染Jmjd3Δ/Δ HSPCs(Jmjd3Δ/Δ HSPCs+MA9)移植マウスは白血病の発症期間が有意に延長し、JMJD3欠失により白血病細胞活性が低下していることが明らかになりました(図2右)。
造血細胞はストレス下で細胞老化の表現型を示すことが知られています。そこで我々は、HSPCsにおいて細胞老化関連因子として有名なp16INK4aおよびp19ARFの発現がJMJD3欠損により変化するかについて検討を行いました。i) 定常状態、ii) 複製ストレス、iii) 発がんストレスの3つの状態におけるJmjd3+/+とJmjd3Δ/ΔのHSPCsを用いて、p16INK4aおよびp19ARFを含め、CDKIに属するp15Ink4b、p18Ink4c、p19Ink4d(p19ARFとは異なる)、p21、p27、p57遺伝子群の発現解析を行いました。
.png)
定常状態ではいずれの遺伝子発現にも差を認めませんでしたが、複製ストレスと発がんストレスでは、Jmjd3+/+ HSPCsに比べてJmjd3Δ/Δ HSPCsでp16INK4aおよびp19ARFの発現が有意に低下していることが明らかとなりました(図3 A、赤矢印)。この発現低下にヒストンH3K27me3の変化が関与しているかどうかについて、Jmjd3+/+とJmjd3Δ/ΔのHSPCsを用いて、Cdkn2a遺伝子座のp16INK4a遺伝子およびp19ARF遺伝子の転写開始地点付近のヒストンH3K27me3レベルを、クロマチン免疫沈降-定量PCR法(ChIP-qPCR法、【用語説明3】)により比較しました(p16INK4aおよびp19ARFはCdkn2a遺伝子座から選択的スプライシング(【用語説明4】)により転写されます)。その結果、定常状態ではどの部位にも差を認めませんでしたが、複製ストレスと発がんストレスでは、Jmjd3+/+ HSPCsに比べてJmjd3Δ/Δ HSPCsでコントロール(Ctrl)に比較して、p16INK4a遺伝子およびp19ARF遺伝子のプロモーター(【用語説明5】)付近(#1~#4のいずれかの部位)でヒストンH3K27me3レベルの上昇を認めました(図3B、赤矢印)。これらの結果は、JMJD3は複製ストレスと発がんストレスにおいてp16INK4a遺伝子およびp19ARF遺伝子のプロモーター領域のヒストンH3K27me3を脱メチル化することによりp16INK4a遺伝子およびp19ARF遺伝子の発現を上昇させ、HSPCsを細胞老化に導いていることを示しています。
次に、研究グループはJMJD3欠失でストレスによりHSPCsで誘導される細胞老化に差があるかどうかについて、i) 定常状態、ii) 複製ストレス、iii) 発がんストレスの3つの状態におけるJmjd3+/+とJmjd3Δ/ΔのHSPCsを用いて、細胞老化のバイオマーカーであるSA-β-gal (senescence-associated β-galactosidase)の染色により検討しました。
.png)
その結果、定常状態では差を認めませんでしたが、複製ストレスと発がんストレスでは、Jmjd3+/+ HSPCsに比べてJmjd3Δ/Δ HSPCsでSA-β-gal陽性細胞の割合が有意に低いことが明らかとなりました(図4A)。同時に細胞の増殖を検知するBrdU(ブロモデオキシウリジン)取り込みアッセイ(【用語説明6】)を用いてi) 定常状態、ii) 複製ストレス、iii) 発がんストレスの3つの状態におけるJmjd3+/+とJmjd3Δ/ΔのHSPCsの細胞増殖を解析したところ、定常状態では差を認めませんでしたが、複製ストレスと発がんストレスでは、Jmjd3+/+ HSPCsに比べてJmjd3Δ/Δ HSPCsで有意にBrdUの取り込みが多いことが判明しました。これらの結果は、JMJD3はストレス状態においてHSPCs老化状態に誘導し、過剰な細胞周期に導入されることにより枯渇することを防いでいることを示しています(図4B)。
近年、「がんに化学療法を行うとがん細胞は細胞老化の状態に誘導されるが、細胞老化から解放されて細胞周期に再導入される際にWnt-β-Catenin経路(【用語説明7】)依存性に遺伝子発現が再プログラムされることにより造腫瘍性が高まる」ことが見出され、「細胞老化に伴うリプログラミング」という概念が提唱されています。そこで、研究グループは、i) 定常状態、ii) 複製ストレス、iii) 発がんストレスの3種類のJmjd3+/+とJmjd3Δ/ΔのHSPCsからRNAを抽出して網羅的な遺伝子発現解析を行い、その結果を元にリプログラミングに関与するWnt-β-Catenin経路のパスウェイの解析を行いました。その結果、定常状態では差を認めませんでしたが、複製ストレスと発がんストレスでは、2種類の異なる遺伝子セット(「KEGG_WNT_SIGNALING_PATHWAY」、および「PID_BETA_CATENIN_NUC_PATHWAY」でJmjd3+/+ HSPCsに比べてJmjd3Δ/Δ HSPCsでWnt-β-Catenin経路の活性が有意に低下していることが判明しました(図5青字)。これらの結果は、JMJD3欠失状態では細胞老化に伴うリプログラミングが低下していることを示しています。
近年、「がんに化学療法を行うとがん細胞は細胞老化の状態に誘導されるが、細胞老化から解放されて細胞周期に再導入される際にWnt-β-Catenin経路(【用語説明7】)依存性に遺伝子発現が再プログラムされることにより造腫瘍性が高まる」ことが見出され、「細胞老化に伴うリプログラミング」という概念が提唱されています。そこで、研究グループは、i) 定常状態、ii) 複製ストレス、iii) 発がんストレスの3種類のJmjd3+/+とJmjd3Δ/ΔのHSPCsからRNAを抽出して網羅的な遺伝子発現解析を行い、その結果を元にリプログラミングに関与するWnt-β-Catenin経路のパスウェイの解析を行いました。その結果、定常状態では差を認めませんでしたが、複製ストレスと発がんストレスでは、2種類の異なる遺伝子セット(「KEGG_WNT_SIGNALING_PATHWAY」、および「PID_BETA_CATENIN_NUC_PATHWAY」でJmjd3+/+ HSPCsに比べてJmjd3Δ/Δ HSPCsでWnt-β-Catenin経路の活性が有意に低下していることが判明しました(図5青字)。これらの結果は、JMJD3欠失状態では細胞老化に伴うリプログラミングが低下していることを示しています。
.png)
上記の結果は、JMJD3は正常造血のみならず白血病でも腫瘍細胞の維持に重要な役割を果たしていることを示しています。そこで、研究グループはJMJD3の阻害が抗白血病効果を誘導するかについて、コントロールの薬剤またはJMJD3の脱メチル化酵素阻害剤であるGSK-J4を用いて検討を行いました。その結果、MA9を感染させた白血病細胞をGSK-J4で処理して移植した場合も、MA9を感染させた白血病細胞を移植してからGSK-J4を投与した場合も、いずれの場合もGSK-J4が移植マウスの生存期間を有意に延長することを見出しました(図6)。
.png)
Ⅲ まとめと今後の展開
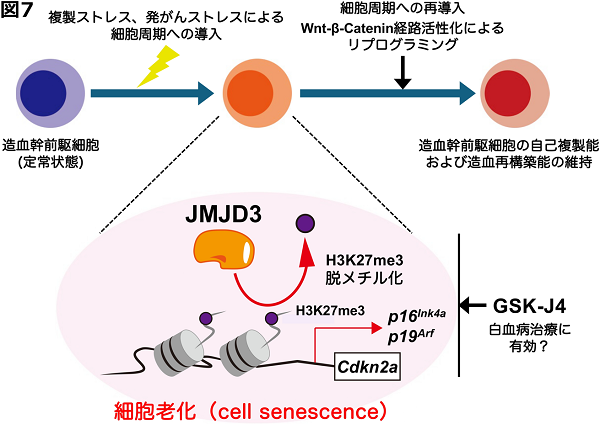
研究グループは、後天的にJMJD3を欠失したマウスを作製し造血系の解析を行うことにより、以下のような知見を得ました(図7)。
1) JMJD3は造血ストレスにより造血幹前駆細胞が細胞周期に導入されると、そのヒストン脱メチル化酵素活性を介してp16INK4aおよびp19ARFの発現を上昇させ細胞周期を止めて細胞老化を誘導し、造血幹前駆細胞が過剰な増殖により枯渇することを防ぐ。
2) これまでがん細胞で見出されていた「細胞老化後に細胞周期に再導入される際のWnt-β-Catenin経路を介したリプログラミング」がおそらく正常細胞でも行われており、造血ストレス後の造血幹前駆細胞の自己複製能や造血幹細胞再構築能の維持に寄与している。
3) JMJD3の阻害剤であるGSK-J4は、白血病細胞において上記の過程を阻害することにより白血病治療に有効である可能性がある。
今後は、JMJD3がどの様な機序で造血系でストレスを感知しているか、また造血系以外の組織でも「細胞老化に伴うリプログラミング」に関与しているかについて検証することが必要と考えられます。得られた知見は造血幹前駆細胞を用いた細胞移植や再生医療、および白血病治療に役立つと期待されます。
1)サイクリン依存性キナーゼ阻害因子(cyclin-dependent kinase inhibitor, CDKI):細胞周期の進行に必要なサイクリン・サイクリン依存性キナーゼの働きを阻害することにより、細胞周期を負に制御する蛋白質
2)末梢血キメラ率:末梢血中のドナー由来の細胞の割合
3)クロマチン免疫沈降-定量PCR法(ChIP-qPCR法):目的蛋白質に対する抗体を用いて蛋白質・DNA複合体の免疫沈降を行い,共沈してきたDNAを定量PCR法により解析し、特定の蛋白質とDNAの相互作用を定量的に評価する手法
4)選択的スプライシング:1つの遺伝子から複数の成熟mRNAを生成する過程
5)プロモーター:転写因子複合体が結合し、転写が開始されるDNA上の部位
6)BrdU(ブロモデオキシウリジン)取り込みアッセイ:DNAを構成する核酸チミジンのアナログであるブロモデオキシウリジン(BrdU)がDNA合成時に細胞内に取り込まれることを利用して、細胞増殖を定量的に検出するアッセイ
7)Wnt-β-Catenin経路:分泌糖蛋白質であるWntが受容体に結合し、細胞内でβ-Cateninを介して転写を活性化する経路
【お問い合わせ先】
<研究に関すること>
東京女子医科大学実験動物研究所・所長、先端生命医科学専攻疾患モデル研究分野・教授
本田 浩章(ホンダ ヒロアキ)
〒162-8666 東京都新宿区河田町8-1
Tel: 03-3353-8112 内線 42451
Fax: 03-5269-7423
E-mail: honda.hiroaki@twmu.ac.jp
千葉大学大学院医学研究院疾患システム医学・特任助教
〒260-8670 千葉県千葉市中央区亥鼻1-8-1
中田雄一郎(ナカタ ユウイチロウ)
Tel: 043-226-2964 内線 7929
E-mail: nakatay@chiba-u.jp
<報道取材に関すること>
東京女子医科大学 広報課
〒162-8666 東京都新宿区河田町8-1
Tel:03-3353-8111 Fax:03-3353-6793
E-mail: kouhou.bm@twmu.ac.jp
千葉大学 広報室
〒263-8522 千葉県千葉市稲毛区弥生町1-33
Tel: 043-290-2018 Fax:043-284-2550
E-mail:koho-press@chiba-u.jp
【プレスリリース情報】
1.掲載誌名:EMBO Reports
2.論文タイトル:JMJD3 mediated senescence is required to overcome stress induced hematopoietic defects
3.著者名(*は責任著者):Yuichiro Nakata1*, Takeshi Ueda2, Yasuyuki Sera3, Miho Koizumi3, Katsutoshi Imamura1, Akinori Kanai4, Ken-ichiro Ikeda5, Norimasa Yamasaki5, Akiko Nagamachi6, Kohei Kobatake5, Masataka Taguchi7, Yusuke Sotomaru5, Tatsuo Ichinohe5, Zen-ichiro Honda8, Takuro Nakamura9, Ichiro Manabe1, Toshio Suda10, Keiyo Takubo11, Osamu Kaminuma5, and Hiroaki Honda3*(1:千葉大学、2:近畿大学、3:東京女子医科大学、4:東京大学、5:広島大学、6:神戸医療産業都市推進機構、7:長崎大学、8:お茶の水女子大学、9:東京医科大学、10:中国医学科学院 血液学研究所・北京協和医学院、11:東北大学)
4.オンライン掲載日:2025年6月25日
5.DOI number:10.1038/s44319-025-00502-9
6.URL:https://www.embopress.org/doi/full/10.1038/s44319-025-00502-9
【本成果を得るにあたりご協力いただいた大学、研究費・助成金】
本研究成果は、東京女子医科大学、千葉大学、広島大学、東北大学、中国医学科学院 血液学研究所・北京協和医学院、近畿大学、東京大学、神戸医療産業都市推進機構、長崎大学、東京医科大学、お茶の水女子大学、東京医科大学の共同研究によるものです。本研究は、日本学術振興会 特別研究員-DC2 特別研究員奨励費、内藤記念科学振興財団 内藤記念科学奨励金・研究助成、武田科学振興財団 研究助成 医学系研究奨励 (がん領域・基礎)、国立研究開発法人日本医療研究開発機構AMED-CREST(25gm131006)の助成を得て進められました。
<研究に関すること>
東京女子医科大学実験動物研究所・所長、先端生命医科学専攻疾患モデル研究分野・教授
本田 浩章(ホンダ ヒロアキ)
〒162-8666 東京都新宿区河田町8-1
Tel: 03-3353-8112 内線 42451
Fax: 03-5269-7423
E-mail: honda.hiroaki@twmu.ac.jp
千葉大学大学院医学研究院疾患システム医学・特任助教
〒260-8670 千葉県千葉市中央区亥鼻1-8-1
中田雄一郎(ナカタ ユウイチロウ)
Tel: 043-226-2964 内線 7929
E-mail: nakatay@chiba-u.jp
<報道取材に関すること>
東京女子医科大学 広報課
〒162-8666 東京都新宿区河田町8-1
Tel:03-3353-8111 Fax:03-3353-6793
E-mail: kouhou.bm@twmu.ac.jp
千葉大学 広報室
〒263-8522 千葉県千葉市稲毛区弥生町1-33
Tel: 043-290-2018 Fax:043-284-2550
E-mail:koho-press@chiba-u.jp
【プレスリリース情報】
1.掲載誌名:EMBO Reports
2.論文タイトル:JMJD3 mediated senescence is required to overcome stress induced hematopoietic defects
3.著者名(*は責任著者):Yuichiro Nakata1*, Takeshi Ueda2, Yasuyuki Sera3, Miho Koizumi3, Katsutoshi Imamura1, Akinori Kanai4, Ken-ichiro Ikeda5, Norimasa Yamasaki5, Akiko Nagamachi6, Kohei Kobatake5, Masataka Taguchi7, Yusuke Sotomaru5, Tatsuo Ichinohe5, Zen-ichiro Honda8, Takuro Nakamura9, Ichiro Manabe1, Toshio Suda10, Keiyo Takubo11, Osamu Kaminuma5, and Hiroaki Honda3*(1:千葉大学、2:近畿大学、3:東京女子医科大学、4:東京大学、5:広島大学、6:神戸医療産業都市推進機構、7:長崎大学、8:お茶の水女子大学、9:東京医科大学、10:中国医学科学院 血液学研究所・北京協和医学院、11:東北大学)
4.オンライン掲載日:2025年6月25日
5.DOI number:10.1038/s44319-025-00502-9
6.URL:https://www.embopress.org/doi/full/10.1038/s44319-025-00502-9
【本成果を得るにあたりご協力いただいた大学、研究費・助成金】
本研究成果は、東京女子医科大学、千葉大学、広島大学、東北大学、中国医学科学院 血液学研究所・北京協和医学院、近畿大学、東京大学、神戸医療産業都市推進機構、長崎大学、東京医科大学、お茶の水女子大学、東京医科大学の共同研究によるものです。本研究は、日本学術振興会 特別研究員-DC2 特別研究員奨励費、内藤記念科学振興財団 内藤記念科学奨励金・研究助成、武田科学振興財団 研究助成 医学系研究奨励 (がん領域・基礎)、国立研究開発法人日本医療研究開発機構AMED-CREST(25gm131006)の助成を得て進められました。
こちら
オープンキャンパス
(ポスターはクリックで拡大できます)
今年度はたくさんの方に女子医大の魅力を一層知っていただけるよう、来校型オープンキャンパスを企画いたしました!
本学 彌生記念講堂にて学校・カリキュラム説明会を開催します。
在学生によるキャンパスライフトーク、個別相談会、キャンパスツアーなど内容盛りだくさん!
「オープンキャンパスには行けない…」という方のためにも、来校型キャンパスツアーを2回開催いたします。
→詳細はこちらから
今年度はたくさんの方に女子医大の魅力を一層知っていただけるよう、来校型オープンキャンパスを企画いたしました!
本学 彌生記念講堂にて学校・カリキュラム説明会を開催します。
在学生によるキャンパスライフトーク、個別相談会、キャンパスツアーなど内容盛りだくさん!
「オープンキャンパスには行けない…」という方のためにも、来校型キャンパスツアーを2回開催いたします。
→詳細はこちらから
総合型選抜開始
行っています

事務職(急募)
応募はこちらから!
新卒採用
➡応募はマイナビからどうぞ
幹部職(マネージャー)

.jpg)
医師
集中治療科
呼吸器外科
消化器・一般外科
八千代医療センター 各診療科
→その他の募集はこちらから

.jpg)
看護職
応募はこちらから!
新卒採用(看護職採用サイト 2026)
経験者採用(看護部サイト)


医療技術職
臨床検査技師、薬剤師等の
応募はこちらから!
 その他の職種も募集しています!
その他の職種も募集しています!採用情報をご覧ください。


.png)
.png)

